INTRODUCIÓN
CONSIDERACIONES ANATÓMICAS
BIOMECÁNICA DE LA CARRERA
VALORACIÓN
BIBLIOGRAFÍA
INTRODUCCIÓN
El síndrome de la banda o cintilla iliotibial (ITBS) es la principal causa de dolor lateral de rodilla en corredores y ciclistas representando el 15% de las lesiones por uso excesivo. El diagnostico de ITBS se basa en el examen clínico: los pacientes típicamente presentan dolor sobre el epicóndilo femoral lateral e informan un dolor agudo y ardiente cuando el médico presiona el epicóndilo lateral durante la flexión y extensión de la rodilla. La principal prueba de diagnóstico para la valoración del ITBS es la prueba de Noble, en la que la compresión sobre el epicóndilo lateral del fémur con una flexión de 30º de rodilla reproduce el dolor que sufre el paciente (1).
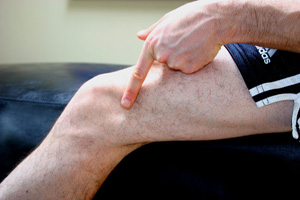
CONSIDERACIONES ANATÓMICAS
La banda iliotibial es una estructura facial compuesta de tejido conectivo denso que ayuda a la estabilidad de la postura y es capaz de resistir grandes fuerzas en varo en la rodilla. En su inserción próxima la cintilla iliotibial proporciona una inserción para los músculos tensor de la fascia lata y el glúteo mayor. Distalmente la banda iliotibial se inserta en el tubérculo de Gerdy de la tibia y en la epicóndilo lateral del fémur. La banda iliotibial tiene muchas otras inserciones distales como son el vasto externo, bíceps femoral, retináculo rotuliano. El sitio de la lesión normalmente se asocia con la inserción en el epicóndilo lateral, pero está interrelacionado con las fuerzas creadas por las diversas inserciones por encima y por debajo del epicóndilo lateral.
Se encuentra en constante debate si el síndrome de fricción ocurre, o por otro lado, el dolor aparece por la compresión que realiza la propia cintilla sobre la almohadilla grasa altamente inervada, que se encuentra entre la cintilla y el fémur y que provoca inflamación (2). Pacientes con ITBS tienen bandas significativamente más gruesas en las resonancias magnéticas que los controles sin síntomas.
BIOMECANICA DE LA CARRERA.
La fricción de la banda iliotibial en los corredores ocurre predominantemente durante la fase inicial de la marcha de apoyo (contacto con el pie), muy poco después de la pisada. Esto se ha denominado fase de desaceleración. En estudios electromiográficos de corredores ha demostrado que el glúteo mayor y el tensor de la fascia lata, los músculos que se unen a la banda iliotibial, están activos sólo durante el primer 35% de la fase de apoyo (y durante un período aún más corto durante la carrera y el sprint) Durante la carrera cuesta abajo, el ángulo de flexión de la rodilla al pisar, se reduce significativamente, lo que aumenta la tendencia a la fricción porque la rodilla pasa más tiempo en la zona de impacto. Por el contrario, ITBS es mucho menos común en velocistas y atletas multidireccionales porque el ángulo de flexión de la rodilla al pisar aumenta con la velocidad de carrera. En general, cuanto más rápida es la velocidad de carrera, menos tiempo se pasa en la zona de impacto.
Una vez que la inflamación inicial ha disminuido, se puede animar a los pacientes a entrenar libremente en actividades que impliquen correr más rápido que su ritmo de entrenamiento habitual, incluidos deportes multidireccionales como el tenis y el baloncesto. Es poco probable que estas actividades causen o agraven el ITBS, a menos que la banda iliotibial ya esté inflamada, porque la rodilla no se movería a través de la zona de rozamiento e inflamación. Sólo se debe intentar trotar más lentamente después de haber regresado exitosamente a actividades más rápidas, lo cual es opuesto al tratamiento de la mayoría de las lesiones. Se desaconseja especialmente correr cuesta abajo y se recomienda a los corredores que entrenen en terreno plano para evitar que la afección se repita. Los ajustes en la marcha al correr que hacen que la rodilla esté en una posición mas flexionada al pisar pueden evitar que se produzca ITBS (3).

FACTORES CONTRIBUYENTES INTRINSECOS
Varios autores atribuyen la tensión de la banda iliotibial en corredores a un mayor ángulo máximo de aducción de la cadera y un mayor ángulo máximo de rotación interna de la rodilla en comparación con los de los deportistas no lesionados. Además, una mayor eversión del retropie unido a una disimetría en la longitud de las piernas ayuda a que la lesión aumente en su mayoría en la pierna de mayor longitud (4).
VALORACIÓN
La prueba de Ober se realiza habitualmente para evaluar la longitud de la banda i liotibial. Gose y Schweizer [42] describen la prueba de Ober de la siguiente manera: (1) coloque al paciente de lado, acostado con la pierna evaluada hacia arriba; (2) con la rodilla flexionada a 90° y la pelvis estabilizada, coloque la cadera en una postura de flexión y abducción; (3) extender la cadera para lograr una extensión adecuada de modo que la banda iliotibial quede por encima o detrás del trocánter mayor; y (4) permitir que el muslo caiga en aducción. La restricción de la banda iliotibial se designa de la siguiente manera: (a) mínima (aducción más allá de la horizontal pero no completamente hasta la mesa), (b) moderada (aducción a la horizontal) y (c) máxima (el paciente no puede aducir a la horizontal).
Por otro lado la prueba de Trendelenburg puede ser un buen indicativo ya que sirve para valorar el estado del músculo glúteo medio y el punto de apoyo de la cadera. Con el paciente descubierto y desde detrás se observa la pelvis y las nalgas, primero apoyando la pierna sana y posteriormente la enferma. En condiciones normales la pelvis se inclina hacia arriba. La prueba será positiva si la pelvis se inclina hacia abajo, o por otro lado, un trendelenburg compensado, sí aumenta la tensión en valgo y fuerza de reacción del suelo lateral a la rodilla, combinado con un aumento de la aducción de la cadera (5).

BIBLIOGRAFÍA
1. Baker RL, Fredericson M. Iliotibial Band Syndrome in Runners. Phys Med Rehabil Clin NAm 2016;27(1):53-77. Disponible en: https://linkinghub.elsevier.com/retrieve/pii/S1047965115000650
2. Fairclough J, Hayashi K, Toumi H, Lyons K, Bydder G, Phillips N, et al. The functional anatomy of the iliotibial band during flexion and extension of the knee: implications for understanding iliotibial band syndrome. 2006;
3. Orchard JW, Fricker PA, Abud AT, Mason BR. Biomechanics of Iliotibial Band Friction Syndrome in Runners. Am J Sports Med 1996;24(3):375-9. Disponible en: http://journals.sagepub.com/doi/10.1177/036354659602400321
4. Orava S. Iliotibial tract friction syndrome in athletes–an uncommon exertion syndrome on the lateral side of the knee. Br J Sports Med 1978;12(2):69-73. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1859635/
5. Ferber R, Noehren B, Hamill J, Davis I. Competitive Female Runners With a History of Iliotibial Band Syndrome Demonstrate Atypical Hip and Knee Kinematics. J Orthop Sports Phys The 2010 ;40(2):52-8. Disponible en: http://www.jospt.org/doi/10.2519/jospt.2010.3028